by Dr Alex Jimenez | Bolečine v hrbtu, Chiropractic, Kronična bolečina v hrbtu, kronična bolečina, Zdravje, hernija diska, Spodnja bolečina v hrbtu, Bolečine v vratu, Išias, Iris bolečine v živci, Skolioza, Hrbtenica hrbtenice, Krepitev hrbtenice, Obdelave, Wellness
Degenerativna bolezen diska je splošen izraz za stanje, pri katerem poškodovana medvretenčna ploščica povzroča kronično bolečino, ki je lahko bodisi bolečina v križu v ledvenem delu hrbtenice ali bolečina v vratu v vratni hrbtenici. Ne gre za 'bolezen' sama po sebi, ampak pravzaprav za okvaro medvretenčne ploščice hrbtenice. Medvretenčna ploščica je struktura, ki ji je v zadnjem času posvečeno veliko pozornosti zaradi njenih kliničnih posledic. Patološke spremembe, ki se lahko pojavijo pri degeneraciji diska, vključujejo fibrozo, zoženje in izsušitev diska. V medvretenčni ploščici se lahko pojavijo tudi različne anatomske okvare, kot so skleroza končnih plošč, razpoke in mucinozna degeneracija obroča ter nastanek osteofitov.
Bolečine v križu in vratu so glavni epidemiološki problemi, ki naj bi bili povezani z degenerativnimi spremembami diska. Bolečine v hrbtu so drugi vodilni vzrok obiska zdravnika v ZDA. Ocenjuje se, da približno 80 % odraslih v ZDA vsaj enkrat v življenju trpi zaradi bolečin v križu. (Modic, Michael T. in Jeffrey S. Ross) Zato je za obvladovanje tega pogostega stanja potrebno temeljito razumevanje degenerativne bolezni diska.
Anatomija sorodnih struktur
Anatomija hrbtenice
Hrbtenica je glavna struktura, ki ohranja držo in povzroča različne težave z boleznimi. Hrbtenico sestavlja sedem vratnih vretenc, dvanajst prsnih vretenc, pet ledvenih vretenc ter združena križna in kokcigealna vretenca. Stabilnost hrbtenice vzdržujejo trije stebri.
Sprednji steber tvorita sprednji vzdolžni ligament in sprednji del telesa vretenca. Srednji stolpec tvorita zadnji del telesa vretenca in zadnji vzdolžni ligament. Zadnji steber je sestavljen iz zadnjega telesnega loka, ki ima prečne izrastke, lamine, fasete in hrbtenice. ("Degenerativna bolezen diska: ozadje, anatomija, patofiziologija")
Anatomija medvretenčnega diska
Medvretenčna ploščica leži med dvema sosednjima telesoma vretenc v hrbtenici. Približno četrtino celotne dolžine hrbtenice tvorijo medvretenčne ploščice. Ta disk tvori fibrohrustančni sklep, imenovan tudi sklep simfize. Omogoča rahel premik v vretencih in drži vretenca skupaj. Za medvretenčno ploščico so značilne lastnosti odpornosti na napetost in stiskanje. Medvretenčna ploščica je sestavljena predvsem iz treh delov; notranje želatinozno jedro pulposus, zunanji annulus fibrosus in končne plošče hrustanca, ki se nahajajo zgoraj in spodaj na stičišču teles vretenc.
Nucleus pulposus je notranji del, ki je želatinast. Sestavljen je iz proteoglikana in vodnega gela, ki ga povezujejo kolagenska in elastinska vlakna tipa II, razporejena ohlapno in nepravilno. Agrekan je glavni proteoglikan, ki ga najdemo v pulposnem jedru. Obsega približno 70 % pulposnega jedra in skoraj 25 % fibroznega obroča. Lahko zadrži vodo in zagotavlja osmotske lastnosti, ki so potrebne, da se upre kompresiji in deluje kot blažilec udarcev. Ta visoka količina agrekana v normalnem disku omogoča tkivu, da podpira stiskanje brez kolapsa, obremenitve pa se med gibi hrbtenice enakomerno porazdelijo na annulus fibrosus in telo vretenc. (Wheater, Paul R, et al.)
Zunanji del se imenuje annulus fibrosus, ki ima obilo kolagenskih vlaken tipa I, razporejenih kot krožna plast. Kolagenska vlakna potekajo poševno med lamelami obroča v izmeničnih smereh, kar mu daje sposobnost upreti natezno trdnost. Obodni ligamenti periferno okrepijo fibrozni obroč. Na sprednji strani debel ligament dodatno okrepi annulus fibrosus, tanjša vez pa okrepi zadnjo stran. (Choi, Yong-Soo)
Običajno je med vsakim parom vretenc en disk, razen med atlasom in osjo, ki sta prvo in drugo vratno vretence v telesu. Ti diski se lahko premikajo približno 6? v vseh oseh gibanja in vrtenja okoli vsake osi. Toda ta svoboda gibanja se med različnimi deli hrbtenice razlikuje. Največji obseg gibanja imajo vratna vretenca, ker so medvretenčne ploščice večje in so široke konkavne spodnje in konveksne zgornje telesne površine vretenc. Imajo tudi prečno poravnane fasetne sklepe. Torakalna vretenca imajo najmanjši obseg gibanja pri upogibu, iztegovanju in rotaciji, vendar imajo prosto stransko upogibanje, saj so pritrjena na prsni koš. Ledvena vretenca imajo dobro fleksijo in ekstenzijo, spet zato, ker so njihove medvretenčne ploščice velike in hrbtenice se nahajajo zadaj. Vendar pa je lateralna ledvena rotacija omejena, ker se fasetni sklepi nahajajo sagitalno. ("Degenerativna bolezen diska: ozadje, anatomija, patofiziologija")
Preskrba s krvjo
Medvretenčna ploščica je ena največjih avaskularnih struktur v telesu s kapilarami, ki se končajo na končnih ploščah. Tkiva pridobivajo hranila iz žil v subhondralni kosti, ki ležijo poleg hialinskega hrustanca na končni plošči. Te hranilne snovi, kot sta kisik in glukoza, se prenašajo v medvretenčno ploščico s preprosto difuzijo. („Medvretenčni disk � Hrbtenica � Orthobullets.Com�)
Oskrba z živci
Senzorna inervacija medvretenčnih ploščic je zapletena in se razlikuje glede na lokacijo v hrbtenici. Menijo, da senzorični prenos posredujejo snov P, kalcitonin, VIP in CPON. Sinusni vretenčni živec, ki izhaja iz ganglije hrbtne korenine, inervira površinska vlakna obroča. Živčna vlakna ne segajo čez površinska vlakna.
Lumbalne medvretenčne ploščice so na posterolateralni strani dodatno oskrbljene z vejami iz ventralnih primarnih rami in iz sive rami communicantes blizu njihovega stika z ventralnimi primarnimi rami. Stranske strani diskov oskrbujejo veje rami communicantes. Nekateri rami communicantes lahko prečkajo medvretenčne ploščice in se vgradijo v vezivno tkivo, ki leži globoko v izvoru psoasa. (Palmgren, Tove, et al.)
Vratne medvretenčne ploščice na lateralni strani dodatno oskrbujejo veje vretenčnega živca. Ugotovljeno je bilo tudi, da imajo vratni sinusni vretenčni živci navzgor v vretenčnem kanalu, ki oskrbuje disk na vstopni in zgornji točki. (BOGDUK, NIKOLAI, et al.)
Patofiziologija degenerativne bolezni diska
Približno 25 % ljudi pred 40. letom starosti kaže degenerativne spremembe diska na določeni ravni. Starejši od 40 let, MRI dokazi kažejo spremembe pri več kot 60 % ljudi. (Suthar, Pokhraj) Zato je pomembno preučiti degenerativni proces medvretenčnih ploščic, saj je bilo ugotovljeno, da se degenerira hitreje kot katero koli drugo vezivno tkivo v telesu, kar vodi v bolečine v hrbtu in vratu. Spremembe treh medvretenčnih ploščic so povezane s spremembami v telesu vretenc in sklepih, kar kaže na progresiven in dinamičen proces.
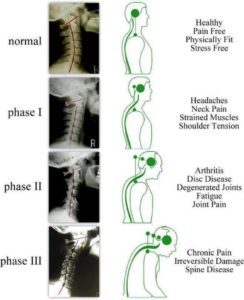
Degenerativni proces medvretenčnih ploščic je po Kirkaldy-Willisu in Bernardu razdeljen na tri stopnje, imenovane ��degenerativna kaskada��. Te faze se lahko prekrivajo in se lahko pojavijo v desetletjih. Vendar klinično prepoznavanje teh stopenj ni mogoče zaradi prekrivanja simptomov in znakov.
1. stopnja (faza degeneracije)
Za to stopnjo je značilna degeneracija. Pojavijo se histološke spremembe, ki kažejo obodne raztrganine in razpoke v obroču fibrosus. Te obodne raztrganine se lahko spremenijo v radialne raztrganine in ker je annulus pulposus dobro inerviran, lahko te solze povzročijo bolečine v hrbtu ali vratu, ki so lokalizirane in z bolečimi gibi. Zaradi ponavljajoče se poškodbe diskov se lahko končne plošče ločijo, kar vodi do motenj v oskrbi diska s krvjo in s tem prikrajšanja za oskrbo s hranili in odstranjevanje odpadkov. Obroč lahko vsebuje mikro zlome v kolagenskih fibrilih, kar je mogoče videti z elektronskim mikroskopom, slika z magnetno resonanco pa lahko razkrije izsušitev, izbočenje diska in območje visoke intenzivnosti v obroču. Fasetni sklepi lahko kažejo sinovialno reakcijo in lahko povzročijo hudo bolečino s povezanim sinovitisom in nezmožnostjo premikanja sklepa v zigapofiznih sklepih. Te spremembe se morda ne pojavijo nujno pri vsaki osebi. (Gupta, Vijay Kumar idr.)
V ta proces je vključeno tudi pulposno jedro, saj je njegova sposobnost vpijanja vode zmanjšana zaradi kopičenja biokemično spremenjenih proteoglikanov. Te spremembe povzročata predvsem dva encima, imenovana matriksna metaloproteinaza-3 (MMP-3) in tkivni inhibitor metaloproteinaze-1 (TIMP-1). (Bhatnagar, Sushma in Maynak Gupta) Njihovo neravnovesje vodi v uničenje proteoglikanov. Zmanjšana sposobnost absorpcije vode vodi do zmanjšanja hidrostatičnega tlaka v pulposnem jedru in povzroči upogibanje obročastih lamel. To lahko poveča mobilnost tega segmenta, kar povzroči strižno napetost obročaste stene. Vse te spremembe lahko privedejo do procesa, imenovanega obročasta delaminacija in razpok v obroču fibrosus. To sta dva ločena patološka procesa in oba lahko povzročita bolečino, lokalno občutljivost, hipomobilnost, krčene mišice, boleče gibe sklepov. Vendar pa je nevrološki pregled v tej fazi običajno normalen.
2. faza (faza nestabilnosti)
Stopnji disfunkcije sledi faza nestabilnosti, ki je lahko posledica postopnega poslabšanja mehanske celovitosti sklepnega kompleksa. Na tej stopnji lahko pride do več sprememb, vključno z motnjami in resorpcijo diska, kar lahko povzroči izgubo višine prostora na disku. V tej fazi se lahko pojavijo tudi večkratne obročaste raztrganine s sočasnimi spremembami v zagopofiznih sklepih. Lahko vključujejo degeneracijo hrustanca in ohlapnost fasetne kapsule, ki vodi do subluksacije. Te biomehanske spremembe povzročijo nestabilnost prizadetega segmenta.
Simptomi, ki jih opazimo v tej fazi, so podobni tistim, ki jih opazimo v fazi disfunkcije, kot so »popuščanje« hrbta, bolečina pri daljšem stojanju in »upenjanje« v hrbtu pri gibih. Spremljajo jih znaki, kot so nenormalni premiki v sklepih med palpacijo in opazovanje, da se hrbtenica zaniha ali premakne na stran, potem ko nekaj časa po upogibu stoji pokonci. (Gupta, Vijay Kumar et al.)
3. faza (faza ponovne stabilizacije)
V tej tretji in zadnji fazi progresivna degeneracija vodi do zožitve diskovnega prostora s fibrozo in tvorbo osteofitov ter transdiskalnim premoščanjem. Bolečina, ki nastane zaradi teh sprememb, je v primerjavi s prejšnjima dvema stopnjama huda, vendar se lahko razlikujejo med posamezniki. To zoženje diskovnega prostora ima lahko več posledic za hrbtenico. To lahko povzroči, da se medvretenčni kanal zoži v smeri superior-inferior s približevanjem sosednjih pedikel. Vzdolžni ligamenti, ki podpirajo hrbtenico, lahko na nekaterih območjih postanejo pomanjkljivi, kar vodi v ohlapnost in nestabilnost hrbtenice. Gibanja hrbtenice lahko povzročijo izbočenje ligamentum flavum in lahko povzročijo vrhunsko subluksacijo arikularnega procesa. To na koncu vodi do zmanjšanja premera v anteroposteriorni smeri medvretenčnega prostora in stenoze kanalov zgornjih živčnih korenin.
Zaradi spremembe aksialne obremenitve hrbtenice in teles vretenc lahko pride do nastanka osteofitov in hipertrofije faset. Nastanejo lahko tako na zgornjih kot spodnjih sklepnih procesih, osteofiti pa lahko štrlijo v medvretenčni kanal, medtem ko lahko hipertrofirane fasete štrlijo v osrednji kanal. Osteofiti naj bi nastali iz proliferacije sklepnega hrustanca na periosteumu, nato pa so podvrženi endohondralnemu kalcificiranju in osifikaciji. Osteofiti nastanejo tudi zaradi sprememb napetosti kisika in zaradi sprememb tlaka tekočine poleg napak v porazdelitvi obremenitve. Osteofiti in periartikularna fibroza lahko povzročijo otrdelost sklepov. Zglobni procesi se lahko usmerijo tudi v poševno smer, kar povzroči retrospondilolistezo, ki vodi do zožitve medvretenčnega kanala, živčnega koreninskega kanala in hrbteničnega kanala. (KIRKALDY-WILLIS, WH et al.)
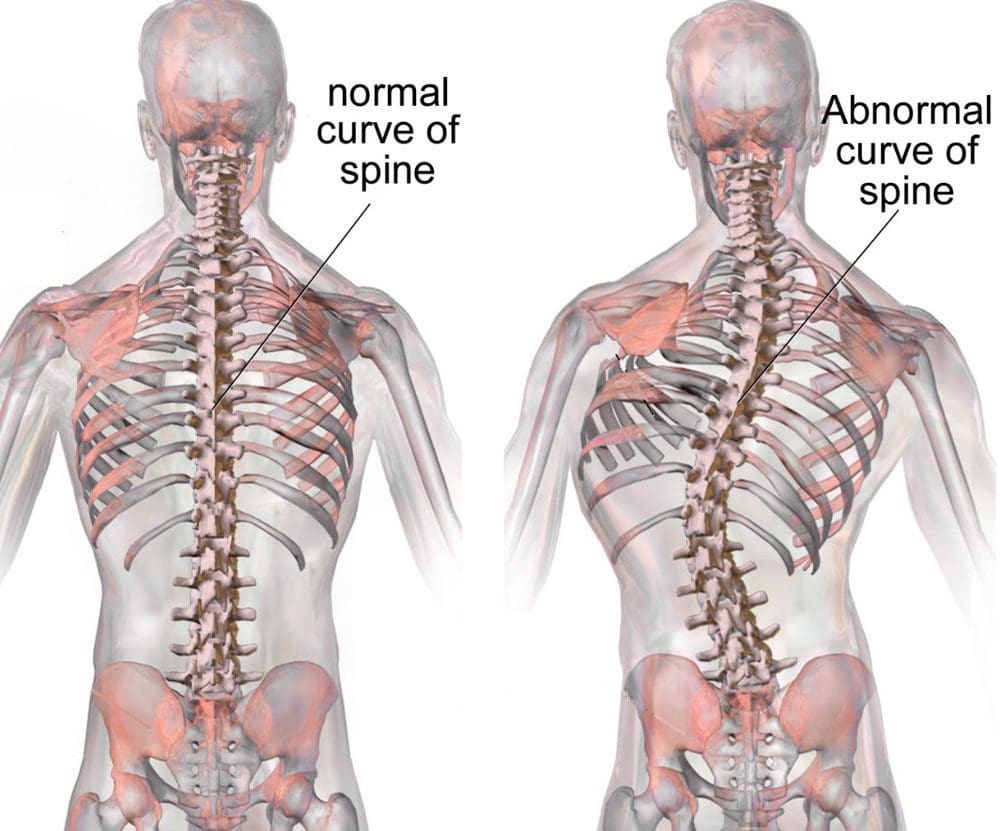
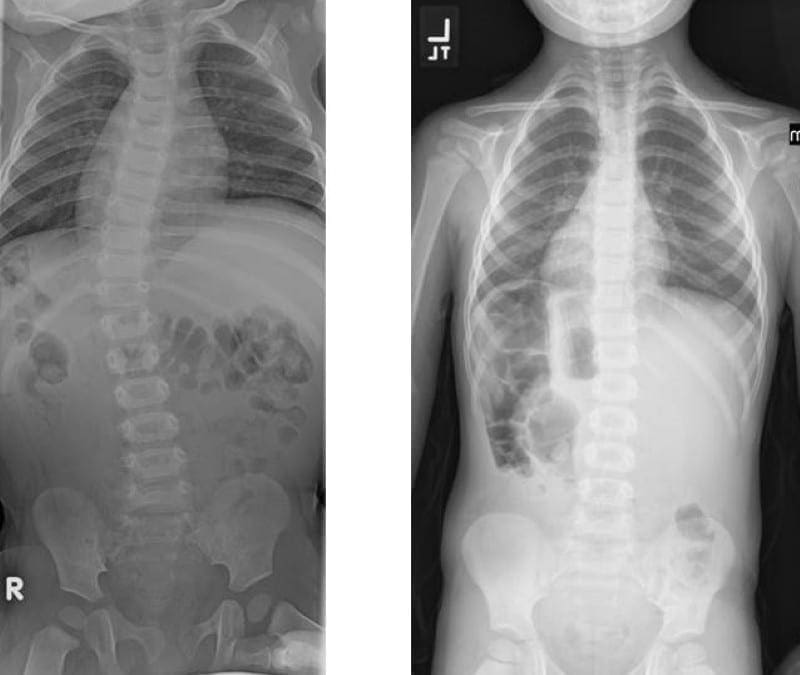
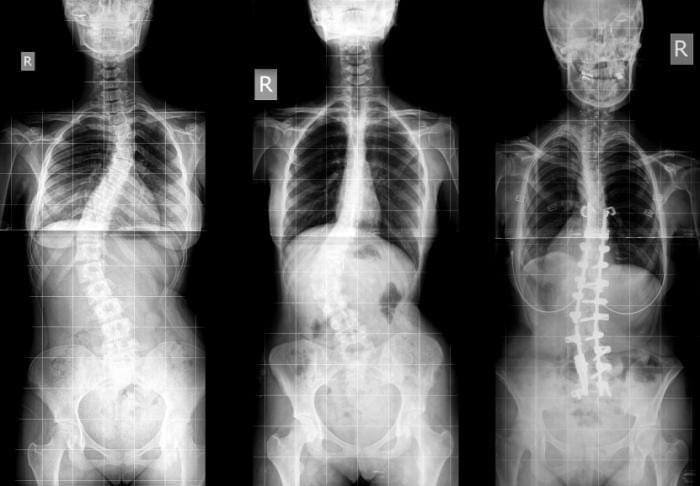
Vse te spremembe vodijo v bolečine v križu, ki se z resnostjo zmanjšujejo. Pojavijo se lahko tudi drugi simptomi, kot so zmanjšano gibanje, občutljivost mišic, togost in skolioza. Sinovialne matične celice in makrofagi so vključeni v ta proces s sproščanjem rastnih faktorjev in molekul zunajceličnega matriksa, ki delujejo kot mediatorji. Ugotovljeno je bilo, da je sproščanje citokinov povezano z vsako stopnjo in ima lahko terapevtske posledice pri prihodnjem razvoju zdravljenja.
Etiologija dejavnikov tveganja za degenerativno bolezen diska
Staranje in degeneracija
Staranje je težko ločiti od degenerativnih sprememb. Pearce in drugi so predlagali, da staranje in degeneracija predstavljata zaporedne stopnje znotraj enega samega procesa, ki se pojavljata pri vseh posameznikih, vendar z različnimi stopnjami. Degeneracija diska pa se najpogosteje pojavlja hitreje kot staranje. Zato se srečuje tudi pri bolnikih v delovni dobi.
Zdi se, da obstaja povezava med staranjem in degeneracijo, vendar še ni ugotovljen poseben vzrok. Izvedenih je bilo veliko študij o prehrani, celični smrti in kopičenju razgrajenih matriksnih produktov ter odpovedi jedra. Vsebnost vode v medvretenčni ploščici se s starostjo zmanjšuje. Nucleus pulposus lahko dobi razpoke, ki se lahko razširijo v annulus fibrosus. Začetek tega procesa se imenuje chondrosis inter vertebralis, kar lahko pomeni začetek degenerativnega uničenja medvretenčne ploščice, končnih plošč in teles vretenc. Ta proces povzroča kompleksne spremembe v molekularni sestavi diska in ima biomehanske in klinične posledice, ki lahko pogosto povzročijo znatno okvaro pri prizadetem posamezniku.
Koncentracija celic v obroču se s starostjo zmanjšuje. To je predvsem zato, ker so celice v disku izpostavljene staranju in izgubijo sposobnost razmnoževanja. Drugi povezani vzroki za starostno značilno degeneracijo medvretenčnih ploščic vključujejo izgubo celic, zmanjšano prehrano, posttranslacijsko modifikacijo matriksnih beljakovin, kopičenje produktov razgrajenih matriksnih molekul in odpoved matriksa zaradi utrujenosti. Zmanjšanje prehrane osrednjega diska, ki omogoča kopičenje celičnih odpadnih produktov in razgrajenih matriksnih molekul, se zdi najpomembnejša sprememba od vseh teh sprememb. To poslabša prehrano in povzroči padec pH vrednosti, kar lahko dodatno ogrozi delovanje celic in lahko povzroči celično smrt. Povečan katabolizem in zmanjšan anabolizem starajočih celic lahko spodbujata degeneracijo. (Buckwalter, Joseph A.) Po eni študiji je bilo v pulpoznem jedru več starajočih se celic v primerjavi s fibroznim obročem in hernija diskov je imela večjo možnost za staranje celic. (Roberts, S. et al.)
Ko proces staranja traja nekaj časa, se koncentracije hondroitin 4 sulfata in hondroitin 5 sulfata, ki je močno hidrofilen, zmanjšata, medtem ko se razmerje med keratin sulfatom in hondroitin sulfatom poveča. Keratan sulfat je rahlo hidrofilen in ima tudi manjšo nagnjenost k tvorbi stabilnih agregatov s hialuronsko kislino. Ker je agrekan razdrobljen, njegova molekulska masa in število se zmanjšata, se viskoznost in hidrofilnost pulposnega jedra zmanjšata. Degenerativne spremembe medvretenčnih ploščic pospešujeta zmanjšan hidrostatični tlak pulposnega jedra in zmanjšana oskrba s hranili z difuzijo. Ko se vsebnost vode v ekstracelularnem matriksu zmanjša, se zmanjša tudi višina medvretenčne ploščice. Zmanjša se tudi odpornost diska na aksialno obremenitev. Ker se aksialna obremenitev nato prenese neposredno na annulus fibrosus, se lahko razpoke obroča zlahka strgajo.
Vsi ti mehanizmi vodijo do strukturnih sprememb, ki jih opazimo pri degenerativni bolezni diska. Zaradi zmanjšane vsebnosti vode v obroču fibrosus in s tem povezane izgube skladnosti se lahko osna obremenitev prerazporedi na zadnji del faset namesto na normalni sprednji in srednji del faset. To lahko povzroči fasetni artritis, hipertrofijo sosednjih teles vretenc in kostne izrastke ali kostne izrastke, znane kot osteofiti, ki so posledica degenerativnih diskov. (Choi, Yong-Soo)
Genetika in degeneracija
Ugotovljeno je bilo, da je genetska komponenta prevladujoč dejavnik pri degenerativni bolezni diska. Študije dvojčkov in študije, ki so vključevale miši, so pokazale, da imajo geni vlogo pri degeneraciji diska. (Boyd, Lawrence M., et al.) Med geni so geni, ki kodirajo kolagen I, IX in XI, interlevkin 1, agrekan, receptor za vitamin D, matriksno metaloproteinazo 3 (MMP �3) in druge beljakovine. domnevno vpleten v degenerativno bolezen diska. Ugotovljeno je, da so polimorfizmi v alelih 5 A in 6 A, ki se pojavljajo v promotorski regiji genov, ki uravnavajo proizvodnjo MMP 3, glavni dejavnik za povečano degeneracijo ledvenega diska pri starejši populaciji. Interakcije med temi različnimi geni pomembno prispevajo k bolezni degeneracije medvretenčne ploščice kot celote.
Prehrana in degeneracija
Domneva se, da do degeneracije diska pride tudi zaradi nezadostne prehranske oskrbe celic medvretenčne ploščice. Poleg normalnega procesa staranja na prehransko pomanjkljivost celic diska negativno vplivajo kalcifikacija končne plošče, kajenje in splošni prehranski status. Pomanjkanje hranil lahko povzroči nastanek mlečne kisline skupaj s s tem povezanim nizkim tlakom kisika. Posledično nizek pH lahko vpliva na sposobnost celic diska, da tvorijo in vzdržujejo zunajcelični matriks diskov in povzroči degeneracijo medvretenčne ploščice. Degenerirani diski nimajo sposobnosti, da bi se normalno odzvali na zunanjo silo in lahko povzročijo motnje tudi zaradi najmanjše obremenitve hrbta. (Taher, Fadi idr.)
Rastni faktorji spodbujajo hondrocite in fibroblaste, da proizvedejo večjo količino zunajceličnega matriksa. Prav tako zavira sintezo matriksnih metaloproteinaz. Primer teh rastnih faktorjev vključuje transformacijski rastni faktor, inzulinu podoben rastni faktor in osnovni rastni faktor fibroblastov. Degradirani matriks se popravi s povečano stopnjo transformirajočega rastnega faktorja in osnovnega rastnega faktorja fibroblastov.
Okolje in degeneracija
Čeprav so vsi diski iste starosti, so diski v spodnjih ledvenih segmentih bolj občutljivi na degenerativne spremembe kot diski v zgornjem segmentu. To nakazuje, da je vzrok ne samo staranje, ampak tudi mehanska obremenitev. Povezavo med degenerativno boleznijo diska in okoljskimi dejavniki sta leta 2011 izčrpno opredelila Williams in Sambrook. (Williams, FMK in PN Sambrook) Težka fizična obremenitev, povezana z vašim poklicem, je dejavnik tveganja, ki vpliva na disk. degenerativna bolezen. Glede na nekatere študije obstaja tudi možnost, da kemikalije povzročijo degeneracijo diska, kot je kajenje. (Batti�, Michele C.) Nikotin je bil vpleten v študije dvojčkov, da povzroči moten pretok krvi v medvretenčno ploščico, kar vodi do degeneracije diska. (BATTI, MICHELE C., et al.) Poleg tega je bila ugotovljena povezava med aterosklerotskimi lezijami v aorti in bolečinami v križu, kar navaja povezavo med aterosklerozo in degenerativno boleznijo diska. (Kauppila, LI) Resnost degeneracije diska je bila v nekaterih študijah vpletena v prekomerno telesno težo, debelost, metabolični sindrom in povečan indeks telesne mase. („Populacijska študija juvenilne degeneracije diska in njene povezave s prekomerno telesno težo in debelostjo, bolečinami v križu in zmanjšanim funkcionalnim stanjem. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011;93(7):662�70�)
Bolečina pri degeneraciji diska (diskogena bolečina)
Diskogena bolečina, ki je vrsta nociceptivne bolečine, nastane zaradi nociceptorjev v annulus fibrosus, ko je živčni sistem prizadet zaradi degenerativne bolezni diska. Annulus fibrosus vsebuje imunsko reaktivna živčna vlakna v zunanji plasti diska z drugimi kemikalijami, kot so vazoaktivni intestinalni polipeptid, peptid, ki je povezan z genom kalcitonina, in snov P. (KONTTINEN, YRJ� T., et al.) Pri degenerativnih spremembah v nastanejo medvretenčne ploščice, normalna struktura in mehanska obremenitev se spremenita, kar vodi do nenormalnih gibov. Ti nociceptorji diska so lahko nenormalno občutljivi na mehanske dražljaje. Bolečino lahko izzove tudi nizek pH okolja, ki ga povzroča prisotnost mlečne kisline, kar povzroča povečano proizvodnjo mediatorjev bolečine.
Bolečina zaradi degenerativne bolezni diska je lahko več izvorov. Pojavi se lahko zaradi strukturnih poškodb, pritiska in draženja živcev v hrbtenici. Sam disk vsebuje le nekaj živčnih vlaken, vendar lahko vsaka poškodba povzroči preobčutljivost teh živcev ali tistih v zadnjem vzdolžnem ligamentu, da povzroči bolečino. Pojavijo se lahko mikro premiki v vretencih, ki lahko povzročijo boleče refleksne mišične krče, ker je disk poškodovan in obrabljen z izgubo napetosti in višine. Boleči gibi nastanejo, ker so živci, ki oskrbujejo območje, stisnjeni ali razdraženi zaradi fasetnih sklepov in vezi v foramenu, kar vodi do bolečin v nogah in hrbtu. Ta bolečina se lahko poslabša zaradi sproščanja vnetnih beljakovin, ki delujejo na živce v foramenu ali padajoče živce v hrbteničnem kanalu.
Patološki vzorci degenerativnih diskov, ko jih opazujemo pod mikroskopom, razkrijejo, da so v razpokah zunanje plasti fibroznega obroča, ki segajo v pulposno jedro, vaskularizirano granulacijsko tkivo in obsežne inervacije. Območje granulacijskega tkiva je infiltrirano z obilico mastocitov in vedno prispevajo k patološkim procesom, ki na koncu vodijo do diskogene bolečine. Ti vključujejo neovaskularizacijo, degeneracijo medvretenčne ploščice, vnetje diskovnega tkiva in nastanek fibroze. Mastociti sproščajo tudi snovi, kot sta faktor tumorske nekroze in interlevkini, ki lahko signalizirajo aktivacijo nekaterih poti, ki igrajo vlogo pri povzročanju bolečin v hrbtu. Druge snovi, ki lahko sprožijo te poti, vključujejo fosfolipazo A2, ki nastane iz kaskade arahidonske kisline. Najdemo ga v povečanih koncentracijah v zunanji tretjini anulusa degenerativnega diska in domneva se, da stimulira nociceptorje, ki se nahajajo tam, da sproščajo vnetne snovi, ki sprožijo bolečino. Te snovi povzročajo poškodbe aksonov, intranevralni edem in demielinizacijo. (Brisby, Helena)
Bolečina v hrbtu naj bi nastala zaradi samega medvretenčnega diska. Zato se bo bolečina sčasoma postopoma zmanjšala, ko degenerirani disk preneha povzročati bolečino. Vendar pa bolečina po endoskopskih študijah dejansko izvira iz diska samo pri 11 % bolnikov. Zdi se, da je dejanski vzrok bolečine v hrbtu posledica stimulacije medialne meje živca, pri čemer se zdi, da napotena bolečina vzdolž roke ali noge nastane zaradi stimulacije jedra živca. Zdravljenje degeneracije diska se mora osredotočiti predvsem na lajšanje bolečin, da se zmanjša trpljenje pacienta, ker je to najbolj onesposobljen simptom, ki moti bolnikovo življenje. Zato je pomembno ugotoviti mehanizem bolečine, ker se ne pojavlja le zaradi strukturnih sprememb v medvretenčnih ploščicah, temveč tudi zaradi drugih dejavnikov, kot je sproščanje kemikalij in razumevanje teh mehanizmov lahko vodi do učinkovitega lajšanja bolečin. (Choi, Yong-Soo)
Klinična predstavitev degenerativne bolezni diska
Bolniki z degenerativno boleznijo diska se soočajo z neštetimi simptomi, odvisno od mesta bolezni. Tisti, ki imajo degeneracijo ledvenega diska, imajo bolečine v križu, radikularne simptome in šibkost. Tisti, ki imajo degeneracijo cervikalne ploščice, imajo bolečine v vratu in ramenih.
Bolečine v križu se lahko poslabšajo zaradi gibov in položaja. Običajno se simptomi zaradi upogibanja poslabšajo, medtem ko jih ekstenzija pogosto olajša. Manjše poškodbe zaradi zasuka, tudi zaradi zamaha palice za golf, lahko sprožijo simptome. Bolečina je običajno manjša pri hoji ali teku, pri pogosti menjavi položaja in pri ležanju. Vendar pa je bolečina običajno subjektivna in se v mnogih primerih precej razlikuje od osebe do osebe in večina ljudi bo nenehno trpela zaradi nizke stopnje kronične bolečine v spodnjem delu hrbta, občasno pa bo trpela zaradi bolečin v dimljah, kolkih in nogah. Intenzivnost bolečine se bo občasno povečala in bo trajala nekaj dni, nato pa postopoma popušča. Ta »izbruh« je akutna epizoda in jo je treba zdraviti z močnimi analgetiki. Hujša bolečina se pojavi v sedečem položaju in se poslabša pri pogostih gibih upogibanja, dvigovanja in zvijanja. Resnost bolečine je lahko precej različna, pri čemer imajo nekateri občasno nenehne bolečine, drugi pa občasno hude in onemogočajoče bolečine. (Jason M. Highsmith, MD)
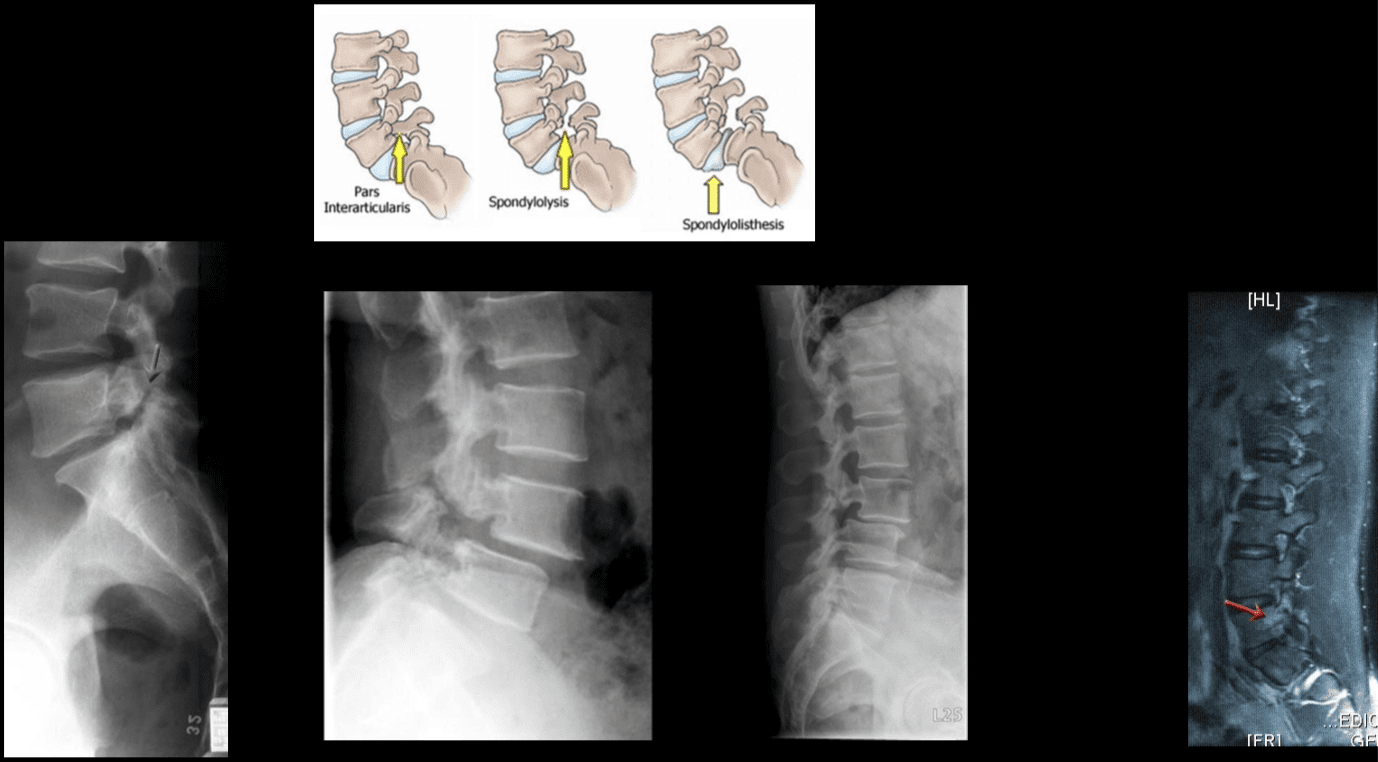
Lokalizirana bolečina in občutljivost v aksialni hrbtenici običajno nastane zaradi nociceptorjev, ki jih najdemo v medvretenčnih ploščicah, fasetnih sklepih, sakroiliakalnih sklepih, dura mater živčnih korenin in miofascialnih strukturah v aksialni hrbtenici. Kot je bilo omenjeno v prejšnjih poglavjih, lahko degenerativne anatomske spremembe povzročijo zožitev hrbteničnega kanala, imenovano spinalna stenoza, prekomerno razraščanje hrbteničnih procesov, imenovanih osteofiti, hipertrofijo spodnjih in zgornjih sklepnih izrastkov, spondilolistezo, izbočenje ligamentum flavum in hernijo diska. . Te spremembe povzročijo zbirko simptomov, ki so znani kot nevrogena klavdikacija. Lahko se pojavijo simptomi, kot so bolečine v križu in nogah, skupaj z odrevenelostjo ali mravljinčenjem v nogah, mišično oslabelostjo in padcem stopala. Izguba nadzora nad črevesjem ali mehurjem lahko kaže na prizadetost hrbtenjače, zato je potrebna takojšnja zdravniška pomoč, da se prepreči trajna invalidnost. Ti simptomi se lahko razlikujejo po resnosti in se lahko pri različnih posameznikih pojavijo v različnih obsegih.
Bolečina lahko seva tudi v druge dele telesa zaradi dejstva, da hrbtenjača oddaja več vej na dve različni mesti telesa. Zato, ko degenerirana ploščica pritisne na korenino hrbtenične živce, se lahko bolečina pojavi tudi v nogi, v katero se živec končno inervira. Ta pojav, imenovan radikulopatija, se lahko pojavi iz številnih virov, ki nastanejo zaradi procesa degeneracije. Izbočena diska, če štrli centralno, lahko prizadene padajoče koreninice cauda equina, če se izboči posterolateralno, lahko prizadene živčne korenine, ki izstopajo pri naslednjem spodnjem medvretenčnem kanalu, in hrbtenični živec znotraj njegovega ventralnega ramusa lahko prizadene, ko disk štrli. bočno. Podobno lahko osteofiti, ki štrlijo vzdolž zgornjega in spodnjega roba zadnjega dela teles vretenc, udarijo v ista živčna tkiva in povzročijo enake simptome. Hipertrofija zgornjega sklepnega procesa lahko vpliva tudi na živčne korenine, odvisno od njihove projekcije. Živci lahko vključujejo živčne korenine pred izstopom iz naslednjega spodnjega medvretenčnega kanala in živčne korenine znotraj zgornjega živčnega koreninskega kanala in duralne vrečke. Te simptome zaradi prizadetosti živca so dokazale študije trupel. Domneva se, da do nevronskega kompromisa pride, ko je premer nevroforamina kritično okludiran s 70 % zmanjšanjem. Poleg tega lahko pride do nevralnega kompromisa, ko je zadnji disk stisnjen za manj kot 4 milimetre v višino ali ko se višina foramina zmanjša na manj kot 15 milimetrov, kar vodi v foraminalno stenozo in udarec živca. (Taher, Fadi idr.)
Diagnostični pristop
Bolnike najprej ocenimo z natančno anamnezo in temeljitim fizičnim pregledom ter ustreznimi preiskavami in provokativnim testiranjem. Vendar je zgodovina pogosto nejasna zaradi kronične bolečine, ki je ni mogoče pravilno lokalizirati, in težav pri določanju natančne anatomske lokacije med provokativnim testiranjem zaradi vpliva sosednjih anatomskih struktur.
Skozi bolnikovo anamnezo je mogoče ugotoviti vzrok bolečine v križu, ki izvira iz nociceptorjev v medvretenčnih ploščicah. Bolniki lahko navedejo tudi anamnezo kronične narave simptomov in s tem povezane otrplosti glutealne regije, mravljinčenja in togosti hrbtenice, ki se običajno poslabša z aktivnostjo. Občutljivost se lahko izzove s palpacijo nad hrbtenico. Zaradi narave bolezni, ki je kronična in boleča, ima lahko večina bolnikov motnje razpoloženja in anksioznosti. Domneva se, da depresija negativno prispeva k bremenu bolezni. Vendar pa ni jasne povezave med resnostjo bolezni in motnjami razpoloženja ali anksioznosti. Dobro je biti previden tudi glede teh duševnih stanj. Da bi izključili druge resne patologije, je treba zastaviti vprašanja o utrujenosti, hujšanju, zvišani telesni temperaturi in mrzlici, kar lahko kaže na nekatere druge bolezni. (Jason M. Highsmith, MD)
Pri pregledu bolnika zaradi degenerativne bolezni diska je treba izključiti drugo etiologijo bolečine v križu. Izključiti je treba abdominalne patologije, ki lahko povzročijo bolečine v hrbtu, kot so anevrizma aorte, ledvični kamni in bolezen trebušne slinavke.
Degenerativna bolezen diska ima več diferencialnih diagnoz, ki jih je treba upoštevati, ko ima bolnik bolečine v hrbtu. Tej vključujejo; idiopatska bolečina v križu, degeneracija zigapofiznega sklepa, mielopatija, ledvena stenoza, spondiloza, osteoartritis in ledvena radikulopatija. (»Degenerativna bolezen diska« fiziopedija«)
preiskave
Preiskave se uporabljajo za potrditev diagnoze degenerativne bolezni diska. Te lahko razdelimo na laboratorijske študije, slikovne študije, preiskave živčnega prevoda in diagnostične postopke.
Slikovne študije
Slikanje pri degenerativni bolezni diska se uporablja predvsem za opis anatomskih razmerij in morfoloških značilnosti prizadetih diskov, kar ima veliko terapevtsko vrednost pri prihodnjih odločitvah o možnostih zdravljenja. Vsaka metoda slikanja, kot je navadna radiografija, CT ali MRI, lahko zagotovi koristne informacije. Vendar pa je osnovni vzrok mogoče najti le pri 15 % bolnikov, saj pri degenerativni bolezni diska v odsotnosti hernije diska in nevrološkega primanjkljaja ni vidnih jasnih radioloških sprememb. Poleg tega ni povezave med anatomskimi spremembami, opaženimi na slikanju, in resnostjo simptomov, čeprav obstajajo korelacije med številom osteofitov in resnostjo bolečine v hrbtu. Degenerativne spremembe na radiografiji lahko opazimo tudi pri asimptomatskih ljudeh, kar vodi do težav pri usklajevanju kliničnega pomena in kdaj je treba začeti zdravljenje. (»Degenerativna bolezen diska« fiziopedija«)
Navadna radiografija
Ta poceni in široko dostopna navadna radiografija materničnega vratu lahko da pomembne informacije o deformacijah, poravnavi in degenerativnih kostnih spremembah. Da bi ugotovili prisotnost nestabilnosti hrbtenice in sagitalnega ravnovesja, je treba izvesti študije dinamične fleksije ali ekstenzije.
Slikanje z magnetno resonanco (MRI)
MRI je najpogosteje uporabljena metoda za natančno, zanesljivo in najbolj celovito diagnosticiranje degenerativnih sprememb medvretenčne ploščice. Uporablja se pri začetni oceni bolnikov z bolečino v vratu po navadni radiografiji. Zagotavlja lahko neinvazivne slike na več ravninah in daje slike odlične kakovosti diska. MRI lahko pokaže hidratacijo in morfologijo diska na podlagi gostote protonov, kemičnega okolja in vsebnosti vode. Pri interpretaciji MRI izvidov je treba upoštevati klinično sliko in anamnezo bolnika, saj se je izkazalo, da kar 25 % radiologov spremeni poročilo, ko so na voljo klinični podatki. Fonar je izdelal prvi odprti magnetnoresonančni skener z možnostjo skeniranja pacienta v različnih položajih, kot so stoječi, sedeči in upogibni. Zaradi teh edinstvenih lastnosti se lahko ta odprt MRI skener uporablja za skeniranje bolnikov v telesnih položajih in stoječih položajih za odkrivanje osnovnih patoloških sprememb, ki so običajno spregledane pri običajnem pregledu MRI, kot je degenerativna bolezen ledvenega diska s hernijo. Ta naprava je dobra tudi za klavstrofobične bolnike, saj lahko med skeniranjem gledajo velik televizijski zaslon. (�Degenerativna bolezen diska: ozadje, anatomija, patofiziologija.�)
Nucleus pulposus in annulus fibrosus diska je običajno mogoče identificirati z magnetno resonanco, kar vodi do odkrivanja hernije diska, ki je zaprta in ne. Ker lahko MRI pokaže tudi obročaste raztrganine in zadnji vzdolžni ligament, se lahko uporablja za razvrstitev hernije. To je lahko preprosto obročasto izbočenje do hernije diska. Te informacije lahko opišejo patološke diske, kot so ekstrudirani disk, izbočeni diski in migrirani diski.
Obstaja več sistemov ocenjevanja, ki temeljijo na intenzivnosti signala MRI, višini diska, razlikovanju med jedrom in obročem ter strukturi diska. Metoda Pfirrmanna in drugih je bila široko uporabljena in klinično sprejeta. Po spremenjenem sistemu obstaja 8 stopenj za degenerativno bolezen ledvenega diska. Stopnja 1 predstavlja normalno medvretenčno ploščico, stopnja 8 pa ustreza končni fazi degeneracije, ki prikazuje napredovanje bolezni diska. Obstajajo ustrezne slike za pomoč pri diagnozi. Ker zagotavljajo dobro diferenciacijo tkiva in podroben opis strukture diska, se za namen klasifikacije uporabljajo sagitalne T2 utežene slike. (Pfirrmann, Christian WA, et al.)
Modic je spremembe, ki se pojavljajo v telesih vretenc, ki mejijo na degenerirane diske, opisal kot spremembe tipa 1 in tipa 2. Pri spremembah Modic 1 je zmanjšana intenzivnost T1 tehtanih slik in povečana intenzivnost T2 tehtanih slik. Domneva se, da se to zgodi, ker so bile končne plošče podvržene sklerozi in sosednji kostni mozeg kaže vnetni odziv, ko se difuzijski koeficient poveča. To povečanje difuzijskega koeficienta in končno odpornost proti difuziji povzročajo kemične snovi, ki se sproščajo prek avtoimunskega mehanizma. Modične spremembe tipa 2 vključujejo uničenje kostnega mozga sosednjih končnih plošč vretenc zaradi vnetnega odziva in infiltracijo maščobe v kostnem mozgu. Te spremembe lahko privedejo do povečane gostote signala na T1 tehtanih slikah. (Modic, MT et al.)
Računalniška tomografija (CT)
Kadar MRI ni na voljo, se računalniška tomografija šteje za diagnostični test, ki lahko odkrije hernijo diska, ker ima boljši kontrast med posterolateralnimi robovi sosednjih kostnih vretenc, perinealno maščobo in materialom hernije diska. Kljub temu pri diagnosticiranju stranskih kil ostaja MRI izbirni način slikanja.
CT skeniranje ima več prednosti pred MRI, kot so manj klavstrofobičnega okolja, nizki stroški in boljše odkrivanje kostnih sprememb, ki so subtilne in jih je mogoče zamuditi pri drugih načinih. CT lahko z večjo natančnostjo odkrije zgodnje degenerativne spremembe fasetnih sklepov in spondilozo. Celovitost kosti po fuziji je tudi najbolje ocenjena s CT.
Hernijo diska in s tem povezano prizadetost živca je mogoče diagnosticirati z uporabo meril, ki sta jih razvila Gundry in Heithoff. Pomembno je, da izboklina diska leži neposredno nad živčnimi koreninami, ki prečkajo disk, ter da je žariščna in asimetrična z dorzolateralnim položajem. Prišlo bi do vidnega stiskanja ali premika živčnih korenin. Nazadnje, živec distalno od udarca (mesto hernije) se pogosto poveča in izboči s posledičnim edemom, izstopanjem sosednjih epiduralnih ven in vnetnimi eksudati, ki povzročijo zamegljenost roba.
ledveni Diskografija
Ta postopek je sporen in ni dokazano, ali ima poznavanje mesta bolečine kakšno vrednost glede operacije ali ne. Lažno pozitivni rezultati se lahko pojavijo zaradi centralne hiperalgezije pri bolnikih s kronično bolečino (nevrofiziološka ugotovitev) in zaradi psihosocialnih dejavnikov. Vprašljivo je natančno ugotoviti, kdaj diskogena bolečina postane klinično pomembna. Tisti, ki podpirajo to preiskavo, se zavzemajo za stroga merila za izbor bolnikov in pri interpretaciji rezultatov ter menijo, da je to edini test, ki lahko diagnosticira diskogeno bolečino. Lumbalna diskografija se lahko uporablja v več situacijah, čeprav ni znanstveno potrjena. Tej vključujejo; diagnoza lateralne hernije, diagnosticiranje simptomatskega diska med številnimi nepravilnostmi, ocena podobnih nepravilnosti, opaženih na CT ali MRI, ocena hrbtenice po operaciji, izbor stopnje fuzije in sugestivne značilnosti obstoja diskogene bolečine.
Diskografija se bolj ukvarja z iskanjem patofiziologije, ne pa z določanjem anatomije diska. Zato je vrednotenje diskogene bolečine cilj diskografije. MRI lahko razkrije disk nenormalnega videza brez bolečin, medtem ko je huda bolečina lahko vidna na diskografiji, kjer je izvidov MRI malo. Med injiciranjem običajne fiziološke raztopine ali kontrastnega materiala se lahko pojavi gobasta končna točka z nenormalnimi diski, ki sprejmejo več količin kontrasta. Kontrastna snov se lahko razširi v pulposno jedro skozi raztrganine in razpoke v annulus fibrosus v nenormalnih diskih. Pritisk tega kontrastnega materiala lahko izzove bolečino zaradi inervacij ponavljajočega se meningealnega živca, mešanega spinalnega živca, sprednje primarne ramije in sivega komunikacijskega vezja, ki oskrbuje zunanji annulus fibrosus. Radikularna bolečina se lahko izzove, ko kontrastno sredstvo doseže mesto zadete živčne korenine z nenormalnim diskom. Vendar ima ta diskografski test več zapletov, kot so poškodba živčnih korenin, kemični ali bakterijski diskitis, alergija na kontrastne snovi in poslabšanje bolečine. (Bartynski, Walter S. in A. Orlando Ortiz)
Kombinacija načinov slikanja
Za ustrezno oceno kompresije živčnih korenin in cervikalne stenoze bo morda potrebna kombinacija slikovnih metod.
CT diskografija
Po izvedbi začetne diskografije se izvede CT diskografija v 4 urah. Uporablja se lahko pri določanju statusa diska, kot je hernija, izbočena, ekstrudirana, zaprta ali sekvestrirana. Uporablja se lahko tudi v hrbtenici za razlikovanje množičnih učinkov brazgotinskega tkiva ali materiala diska po operaciji hrbtenice.
CT mielografija
Ta test velja za najboljšo metodo za oceno stiskanja živčnih korenin. Ko se CT izvaja v kombinaciji ali po mielografiji, je mogoče z relativno lahkoto pridobiti podrobnosti o različnih ravninah anatomije kosti.
Diagnostični postopki
Transforaminalni selektivni bloki živčnih korenin (SNRB)
Kadar pri slikanju z magnetno resonanco sumite na večstopenjsko degenerativno bolezen diska, se lahko s tem testom določi specifična živčna korenina, ki je bila prizadeta. SNRB je tako diagnostični kot terapevtski test, ki se lahko uporablja za ledveno spinalno stenozo. Test ustvari območje hipoestezije na demotomskem nivoju z injiciranjem anestetika in kontrastnega materiala pod fluoroskopskim vodenjem na raven zainteresirane živčne korenine. Obstaja povezava med kliničnimi simptomi bolezni degenerativnega diska materničnega vratu na več ravneh in ugotovitvami MRI ter ugotovitvami SNRB po Anderbergu et al. Obstaja 28-odstotna korelacija z rezultati SNRB in z dermatomsko radikularno bolečino in območji nevrološkega primanjkljaja. Najhujši primeri degeneracije na MRI so povezani s 60%. Čeprav se SNRB ne uporablja rutinsko, je koristen test pri ocenjevanju bolnikov pred operacijo pri večstopenjski degenerativni bolezni diska, zlasti na hrbtenici, skupaj s kliničnimi značilnostmi in ugotovitvami na MRI. (Narouze, Samer in Amaresh Vydyanathan)
Elektromiografske študije
Distalni motorični in senzorični živčni prevodni testi, imenovani elektromiografske študije, ki so normalni pri nenormalnem pregledu z iglo, lahko razkrijejo simptome stiskanja živca, ki se pojavijo v klinični anamnezi. Razdražene živčne korenine je mogoče lokalizirati z uporabo injekcij za anesteziranje prizadetih živcev ali receptorjev za bolečino v medvretenčnem prostoru, sakroiliakalnem sklepu ali fasetnih sklepih z diskografijo. ("Journal Of Electromyography & Kinesiology Calendar")
Laboratorijske študije
Laboratorijski testi se običajno izvajajo za izključitev drugih diferencialnih diagnoz.
Ker so seronegativne spondiloartropatije, kot je ankilozirajoči spondilitis, pogosti vzroki za bolečine v hrbtu, je treba testirati imunsko-histokompatibilnost HLA B27. Ocenjuje se, da je zaradi te vnetne bolezni neznane etiologije prizadetih 350,000 ljudi v ZDA in 600,000 v Evropi. Toda HLA B27 izredno redko najdemo pri Afroameričanih. Druge seronegativne spondiloartropatije, ki jih je mogoče testirati s tem genom, vključujejo psoriatični artritis, vnetno črevesno bolezen in reaktivni artritis ali Reiterjev sindrom. Pri nekaterih bolnikih se lahko poveča serumski imunoglobulin A (IgA).
Testi, kot so hitrost sedimentacije eritrocitov (ESR) in test ravni C-reaktivnega proteina (CRP) za reaktante akutne faze, ki jih opazimo pri vnetnih vzrokih bolečine v spodnjem delu hrbta, kot sta osteoartritis in malignost. Za ugotavljanje etiologije bolezni je potrebna tudi popolna krvna slika, vključno z diferencialno številko. Na avtoimunske bolezni se sumi, ko sta testa na revmatoidni faktor (RF) in protinuklearna protitelesa (ANA) pozitivna. V redkih primerih bo morda potrebna analiza sečne kisline in sinovialne tekočine v serumu za kristale, da se izključi odlaganje protina in pirofosfat dihidrata.
zdravljenje
Ni dokončne metode zdravljenja, s katero bi se strinjali vsi zdravniki glede zdravljenja degenerativne bolezni diska, ker je vzrok bolečine pri različnih posameznikih lahko različen, prav tako pa je tudi resnost bolečine in velike razlike v klinični predstavitvi. O možnostih zdravljenja je mogoče na široko razpravljati pod; konzervativno, medicinsko in kirurško zdravljenje.
Konzervativno zdravljenje
Ta metoda zdravljenja vključuje vadbeno terapijo z vedenjskimi posegi, fizičnimi načini, injekcijami, izobraževanjem za hrbtenico in metodami v šoli.
Terapija na podlagi vadbe z vedenjskimi intervencijami
Glede na diagnozo bolnika se lahko predpišejo različne vrste vaj. Velja za eno glavnih metod konzervativnega zdravljenja za zdravljenje kronične bolečine v križu. Vaje je mogoče spremeniti tako, da vključujejo vaje za raztezanje, aerobne vaje in vaje za krepitev mišic. Eden glavnih izzivov te terapije je nezmožnost ocene učinkovitosti pri bolnikih zaradi velikih razlik v režimih vadbe, pogostosti in intenzivnosti. Glede na študije je bila največja učinkovitost pri subakutni bolečini v križu z različnim trajanjem simptomov dosežena z izvajanjem razvrščenih programov vadbe v poklicnem okolju pacienta. Pri bolnikih s kroničnimi simptomi s to terapijo so opazili pomembne izboljšave glede funkcionalnega izboljšanja in zmanjšanja bolečine. Individualne terapije, zasnovane za vsakega bolnika pod strogim nadzorom in skladnostjo pacienta, se zdijo tudi najbolj učinkovite pri bolnikih s kroničnimi bolečinami v hrbtu. Za izboljšanje tega pristopa je mogoče kombinirati druge konzervativne pristope. (Hayden, Jill A., et al.)
Aerobne vaje, če jih izvajate redno, lahko izboljšajo vzdržljivost. Za lajšanje mišične napetosti lahko uporabite sprostitvene metode. Plavanje velja tudi za vadbo proti bolečinam v hrbtu. Talne vaje lahko vključujejo vaje za iztegovanje, raztezanje stegen, raztezanje spodnjega dela hrbta, dvojno raztezanje kolen do brade, dviganje sedeža, modificirane trebušnjake, trebušne oprijete ter vaje v gorah in sag.
Fizične modalitete
Ta metoda vključuje uporabo električne stimulacije živcev, sprostitev, ledene obloge, biofeedback, grelne blazinice, fonoforezo in iontoforezo.
Transkutana električna živčna stimulacija (TENS)
Pri tej neinvazivni metodi se na kožo dovaja električna stimulacija, da se stimulirajo periferni živci na tem območju, da do neke mere ublažijo bolečino. Ta metoda lajša bolečine takoj po uporabi, vendar je njena dolgoročna učinkovitost dvomljiva. Z nekaterimi študijami je bilo ugotovljeno, da v primerjavi s placebom ni pomembnega izboljšanja bolečine in funkcionalnega stanja. Naprave, ki izvajajo te TENS, so lahko dostopne iz ambulante. Zdi se, da je edini stranski učinek blago draženje kože, ki se ga pojavi pri tretjini bolnikov. (Johnson, Mark I)
Nazaj šola
Ta metoda je bila uvedena z namenom zmanjšanja simptomov bolečine in njihovih ponovitev. Prvič je bil predstavljen na Švedskem in upošteva držo, ergonomijo, ustrezne vaje za hrbet in anatomijo ledvenega dela. Bolnike naučijo pravilne drže, da sedijo, stojijo, dvigujejo uteži, spijo, umivajo obraz in si umivajo zobe, da se izognejo bolečinam. V primerjavi z drugimi načini zdravljenja se je izkazalo, da je šolska terapija učinkovita tako v takojšnjem kot v vmesnem obdobju za izboljšanje bolečin v hrbtu in funkcionalnega stanja.
Izobraževanje bolnikov
Pri tej metodi ponudnik pouči pacienta, kako obvladovati simptome bolečine v hrbtu. Sprva se poučuje normalna anatomija hrbtenice in biomehanika, ki vključuje mehanizme poškodb. Nato se s pomočjo modelov hrbtenice pacientu razloži diagnoza degenerativne bolezni diska. Za posameznega bolnika se določi uravnotežen položaj in nato zahteva, da ohrani ta položaj, da se izognemo simptomom.
Bio-psihosocialni pristop k multidisciplinarni terapiji hrbta
Kronične bolečine v hrbtu lahko povzročijo bolniku veliko stisko, kar vodi do psihičnih motenj in slabega razpoloženja. To lahko negativno vpliva na terapevtske rezultate, zaradi česar je večina strategij zdravljenja neučinkovita. Zato je treba bolnike poučiti o naučenih kognitivnih strategijah, imenovanih »vedenjske« in »bio-psihosocialne« strategije, da se olajšajo bolečine. Poleg zdravljenja bioloških vzrokov bolečine je treba pri tej metodi obravnavati tudi psihološke in socialne vzroke. Da bi zmanjšali bolnikovo dojemanje bolečine in invalidnosti, se uporabljajo metode, kot so spremenjena pričakovanja, tehnike sproščanja, nadzor fizioloških odzivov z naučenim vedenjem in krepitev.
Masaža terapija
Za kronično bolečino v križu se zdi, da je ta terapija koristna. V obdobju enega leta je bilo ugotovljeno, da je masažna terapija pri nekaterih bolnikih zmerno učinkovita v primerjavi z akupunkturo in drugimi sprostitvenimi metodami. Vendar pa je manj učinkovit kot TENS in vadbena terapija, čeprav imajo posamezni bolniki morda eno prednost pred drugim. (Furlan, Andrea D., et al.)
Manjšina hrbtenice
Ta terapija vključuje manipulacijo sklepa, ki presega normalno območje gibanja, vendar ne presega normalnega anatomskega območja. To je ročna terapija, ki vključuje dolgo manipulacijo z vzvodom z nizko hitrostjo. Domneva se, da izboljša bolečine v križu z več mehanizmi, kot so sproščanje ujetih živcev, uničenje sklepnih in periartikularnih adhezij ter z manipulacijo segmentov hrbtenice, ki so bili podvrženi premikanju. Prav tako lahko zmanjša izbočenje diska, sprosti hipertonične mišice, stimulira nociceptivna vlakna s spreminjanjem nevrofiziološke funkcije in prestavi meniskuse na sklepno površino.
Menijo, da je manipulacija s hrbtenico učinkovitejša v primerjavi z večino metod, kot so TENS, vadbena terapija, nesteroidna protivnetna zdravila in šolska terapija. Trenutno razpoložljive raziskave so pozitivne glede njegove dolgoročne in kratkoročne učinkovitosti. Prav tako je zelo varno dajati premalo usposobljene terapevte, saj so primeri hernije diska in konjskega repa prijavljeni le pri manj kot 1 od 3.7 milijona ljudi. (Bronfort, Gert idr.)
Lumbalne opore
Bolnikom, ki trpijo za kronično bolečino v križu zaradi degenerativnih procesov na več ravneh z več vzroki, lahko koristi ledvena podpora. Obstajajo nasprotujoči si dokazi v zvezi z njegovo učinkovitostjo, pri čemer nekatere študije trdijo, da je prišlo do zmernega izboljšanja takojšnjega in dolgoročnega olajšanja, medtem ko druge kažejo, da takšnega izboljšanja v primerjavi z drugimi metodami zdravljenja ni. Ledvena opora lahko stabilizira, popravi deformacijo, zmanjša mehanske sile in omejuje gibe hrbtenice. Deluje lahko tudi kot placebo in zmanjša bolečino z masiranjem prizadetih območij in uporabo toplote.
Lumbalni oprijem
Ta metoda uporablja pas, ki je pritrjen na greben iliake in spodnji del prsnega koša ter uporablja vzdolžno silo vzdolž aksialne hrbtenice za lajšanje kronične bolečine v križu. Nivo in trajanje sile prilagajamo pacientu in jo lahko merimo z napravami tako med hojo kot ležanjem. Lumbalna trakcija deluje tako, da odpre prostore medvretenčnih ploščic in zmanjša ledveno lordozo. S to metodo se simptomi degenerativne bolezni diska zmanjšajo zaradi začasne poravnave hrbtenice in s tem povezanih koristi. Lajša stiskanje živcev in mehanske obremenitve, moti adhezije v faseti in obroču ter tudi nociceptivne signale bolečine. Vendar pa ni veliko dokazov o njegovi učinkovitosti pri zmanjševanju bolečin v hrbtu ali izboljšanju vsakodnevne funkcije. Poleg tega se tveganja, povezana z ledvenim vlekom, še vedno raziskujejo in na voljo so nekatera poročila o primerih, kjer je povzročilo zadetek živca, težave z dihanjem in spremembe krvnega tlaka zaradi močne sile in nepravilne namestitve pasu. (Harte, A et al.)
Zdravljenje
Medicinska terapija vključuje zdravljenje z mišičnimi relaksanti, steroidnimi injekcijami, nesteroidnimi protivnetnimi zdravili, opioidi in drugimi analgetiki. To je poleg konzervativnega zdravljenja potrebno pri večini bolnikov z degenerativno boleznijo diska. Farmakoterapija je namenjena nadzoru invalidnosti, zmanjšanju bolečin in oteklin ter izboljšanju kakovosti življenja. Poskrbljeno je za posameznega bolnika, saj glede zdravljenja ni soglasja.
Muscle Relaxants
Degenerativne bolezni diska lahko koristijo mišični relaksanti z zmanjšanjem mišičnih krčev in s tem lajšanjem bolečine. Učinkovitost mišičnih relaksantov pri izboljšanju bolečine in funkcionalnega stanja je bila ugotovljena z več vrstami raziskav. Benzodiazepin je najpogostejši mišični relaksant, ki se trenutno uporablja.
Nesteroidna protivnetna zdravila (NSAID)
Ta zdravila se običajno uporabljajo kot prvi korak pri degenerativni bolezni diska, ki zagotavljajo analgezijo in protivnetne učinke. Obstajajo močni dokazi, da zmanjšuje kronične bolečine v križu. Vendar pa je njegova uporaba omejena zaradi gastrointestinalnih motenj, kot je akutni gastritis. Selektivni zaviralci COX2, kot je celekoksib, lahko premagajo to težavo tako, da ciljajo samo na receptorje COX2. Njihova uporaba ni splošno sprejeta zaradi možnih stranskih učinkov pri povečanju srčno-žilnih bolezni ob daljši uporabi.
Opioidna zdravila
To je stopnica višje na lestvici bolečin SZO. Pridržan je za bolnike, ki trpijo zaradi hude bolečine, ki se ne odzivajo na nesteroidna protivnetna zdravila, in tiste z neznosnimi motnjami prebavnega trakta ob zdravljenju z nesteroidnimi protivnetnimi zdravili. Vendar pa se predpisovanje narkotikov za zdravljenje bolečin v hrbtu med zdravniki zelo razlikuje. Glede na literaturo lahko 3 do 66 % bolnikov jemlje neko obliko opioidov za lajšanje bolečin v hrbtu. Čeprav je kratkoročno zmanjšanje simptomov izrazito, obstaja tveganje za dolgotrajno zlorabo narkotikov, visoko stopnjo tolerance in dihalne stiske pri starejši populaciji. Slabost in bruhanje so nekateri od kratkoročnih neželenih učinkov, s katerimi se srečujete. („Sistematični pregled: Zdravljenje z opioidi za kronično bolečino v hrbtu: razširjenost, učinkovitost in povezava z odvisnostjo“)
Antidepresivi
Antidepresivi v majhnih odmerkih imajo analgetično vrednost in so lahko koristni pri bolnikih s kroničnimi bolečinami v križu, ki se lahko pojavijo s povezanimi simptomi depresije. Bolečina in trpljenje lahko motita bolnikov spanec in znižujeta prag bolečine. Te je mogoče odpraviti z uporabo antidepresivov v majhnih odmerkih, čeprav ni dokazov, da bi izboljšali delovanje.
Injekcijska terapija
Epiduralne steroidne injekcije
Epiduralne steroidne injekcije so najpogosteje uporabljena vrsta injekcije za zdravljenje kronične degenerativne bolezni diska in s tem povezane radikulopatije. Obstaja razlika med vrsto uporabljenega steroida in njegovim odmerkom. 8-10 ml mešanice metilprednizolona in fiziološke raztopine velja za učinkovit in varen odmerek. Injekcije se lahko dajejo po interlaminarni, kaudalni ali transforaminski poti. Iglo se lahko vstavi pod vodstvom fluoroskopije. Najprej kontrast, nato lokalna anestezija in nazadnje se steroid s to metodo injicira v epiduralni prostor na prizadeti ravni. Lajšanje bolečine je doseženo zaradi kombinacije učinkov tako lokalne anestezije kot steroida. Takojšnje lajšanje bolečine je mogoče doseči z lokalnim anestetikom, tako da blokiramo prenos signala bolečine in hkrati potrdimo diagnozo. Vnetje se zmanjša tudi zaradi delovanja steroidov pri blokiranju vnetne kaskade.
V zadnjem desetletju se je uporaba epiduralne injekcije steroidov povečala za 121 %. Vendar pa obstajajo spori glede njegove uporabe zaradi različnih stopenj odziva in potencialno resnih škodljivih učinkov. Običajno se domneva, da te injekcije povzročijo le kratkotrajno olajšanje simptomov. Nekateri zdravniki lahko injicirajo 2 do 3 injekcije v enem tednu, čeprav so dolgoročni rezultati enaki pri bolnikih, ki so prejeli samo eno injekcijo. V obdobju enega leta se ne sme dati več kot 4 injekcije. Za bolj takojšnje in učinkovitejše lajšanje bolečin lahko injekciji dodate tudi morfin brez konzervansov. V ta namen so dodani celo lokalni anestetiki, kot sta lidokain in bupivakain. Dokazi za dolgotrajno lajšanje bolečin so omejeni. („S placebom nadzorovano preskušanje za oceno učinkovitosti lajšanja bolečin z uporabo ketamina z epiduralnimi steroidi za kronično bolečino v križu”)
Poleg visokih stroškov in učinkovitosti te terapije obstajajo možni stranski učinki. Če fluoroskopije ne uporabimo v kar 25 % primerov, se igle lahko zapletejo, tudi ob prisotnosti izkušenega osebja. Epiduralno postavitev je mogoče zanesljivo prepoznati po pruritusu. Po injiciranju morfija se lahko pojavi depresija dihanja ali zastajanje urina, zato je treba bolnika spremljati 24 ur po injiciranju.
Fasetne injekcije
Te injekcije se dajejo fasetnim sklepom, imenovanim tudi zigapofizni sklepi, ki se nahajajo med dvema sosednjima vretencema. Anestezijo lahko injiciramo neposredno v sklepni prostor ali v pripadajočo medialno vejo dorzalne ramije, ki jo inervira. Obstajajo dokazi, da ta metoda izboljša funkcionalne sposobnosti, kakovost življenja in lajša bolečine. Domneva se, da zagotavljajo tako kratkoročne kot dolgoročne koristi, čeprav so študije pokazale, da so tako fasetne injekcije kot epiduralne injekcije steroidov podobne po učinkovitosti. (Wynne, Kelly A)
SI sklepne injekcije
To je diartrodialni sinovialni sklep z oskrbo živcev iz mieliniziranih in nemielinskih živčnih aksonov. Injekcija lahko učinkovito zdravi degenerativno bolezen diska, ki vključuje sakroiliakalni sklep, kar vodi do dolgotrajnega in kratkoročnega lajšanja simptomov, kot so bolečine v križu in pridružene bolečine v nogah, stegnih in zadnjici. Injekcije je mogoče ponoviti vsake 2 do 3 mesece, vendar jih je treba izvajati le, če je klinično potrebno. (MAUGARS, Y. et al.)
Intradiskalne neoperativne terapije za diskogeno bolečino
Kot je opisano v preiskavah, se diskografija lahko uporablja kot diagnostična in terapevtska metoda. Po identifikaciji obolele ploščice lahko pred operacijo preizkusite več minimalno invazivnih metod. Električni tok in njegova toplota se lahko uporabita za koagulacijo zadnjega obroča, s čimer se okrepijo kolagenska vlakna, denaturirajo in uničijo vnetni mediatorji in nociceptorji ter zapečatene figure. Metode, ki se pri tem uporabljajo, se imenujejo intradiskalna elektrotermalna terapija (IDET) ali radiofrekvenčna posteriorna anuloplastika (RPA), pri kateri se elektroda prenese na disk. IDET ima zmerne dokaze za lajšanje simptomov pri bolnikih z degenerativno boleznijo diska, medtem ko ima RPA omejeno podporo glede svoje kratkoročne in dolgoročne učinkovitosti. Oba postopka lahko povzročita zaplete, kot so poškodba živčnih korenin, okvara katetra, okužba in hernija diska po posegu.
Kirurško zdravljenje
Kirurško zdravljenje je rezervirano za bolnike z neuspešno konzervativno terapijo ob upoštevanju resnosti bolezni, starosti, drugih komorbidnosti, socialno-ekonomskega stanja in pričakovanega izida. Ocenjuje se, da je približno 5 % bolnikov z degenerativno boleznijo diska podvrženih operaciji, bodisi zaradi njihove ledvene bolezni ali bolezni materničnega vratu. (Rydevik, Bj�rn L.)
Postopki v ledvenem delu hrbtenice
Operacija ledvenega dela je indicirana pri bolnikih s hudo bolečino, ki traja 6 do 12 mesecev neučinkovitega zdravljenja z zdravili, ki imajo kritično spinalno stenozo. Operacija je običajno izbirni poseg, razen v primeru sindroma cauda equina. Obstajata dve vrsti postopkov, katerih cilj je vključevati spinalno fuzijo ali dekompresijo ali oboje. ("Degenerativna bolezen diska: ozadje, anatomija, patofiziologija.")
spinalna fuzija vključuje ustavitev gibov na bolečem segmentu vretenc, da bi zmanjšali bolečino z združitvijo več vretenc skupaj z uporabo kostnega presadka. Dolgoročno velja za učinkovitega pri bolnikih z degenerativno boleznijo diska, ki imajo nepravilno poravnavo hrbtenice ali prekomerno gibanje. Obstaja več pristopov k fuzijski kirurgiji. (Gupta, Vijay Kumar idr.)
- Fuzija posterolateralnega guttura ledvene hrbtenice
Ta metoda vključuje namestitev kostnega presadka v posterolateralni del hrbtenice. Kostni presadek se lahko pobere iz zadnjega grebena iliakalne kosti. Kosti se odstranijo s pokostnice za uspešno presaditev. V pooperativnem obdobju je potrebna naramnica za hrbet, bolniki pa bodo morda morali ostati v bolnišnici približno 5 do 10 dni. Za uspešno fuzijo sta potrebna omejeno gibanje in prenehanje kajenja. Vendar pa se lahko pojavi več tveganj, kot so nezraščanje, okužba, krvavitev in trdna zveza z bolečinami v hrbtu.
- Zadnja ledvena medtelesna fuzija
Pri tej metodi je mogoče z enakim pristopom izvesti tudi metode dekompresije ali diskektomije. Kostni presadki se neposredno nanesejo na prostor diska in ligamentum flavum se v celoti izreže. Pri degenerativni bolezni diska se interlaminarni prostor dodatno razširi z izvedbo delne medialne fatektomije. Pri tej metodi so naramnice za hrbet neobvezne. V primerjavi s sprednjim pristopom ima več pomanjkljivosti, kot so lahko vstavljanje le majhnih presadkov, zmanjšana površina, ki je na voljo za fuzijo, in težave pri izvajanju operacije pri bolnikih z deformacijo hrbtenice. Glavno tveganje je nezdružitev.
- Prednja ledvena medtelesna fuzija
Ta postopek je podoben zadnjemu, le da se pristopi skozi trebuh namesto hrbta. Prednost ima, da ne moti hrbtnih mišic in oskrbe živcev. Kontraindicirano je pri bolnikih z osteoporozo in ima tveganje za krvavitev, retrogradno ejakulacijo pri moških, neizraščanje in okužbo.
- Transforaminalna fuzija ledvenega interbodyja
To je spremenjena različica posteriornega pristopa, ki postaja vse bolj priljubljena. Ponuja nizko tveganje z dobro izpostavljenostjo in dokazano je, da ima odličen izid z nekaj zapleti, kot so puščanje cerebrospinalne tekočine, prehodna nevrološka okvara in okužba rane.
Popolna artroplastika diska
To je alternativa fuziji diska in se uporablja za zdravljenje ledvene degenerativne bolezni diska z uporabo umetnega diska za zamenjavo prizadetega diska. Glede na klinično situacijo se lahko uporablja totalna proteza ali jedrska proteza.
Dekompresija vključuje odstranitev dela diska telesa vretenca, ki zadene živec, da ga sprosti in zagotovi prostor za njegovo okrevanje s postopki, imenovanimi diskektomija in laminektomija. Učinkovitost postopka je vprašljiva, čeprav gre za pogosto izvajano operacijo. Zapletov je zelo malo z majhno možnostjo ponovitve simptomov z večjim zadovoljstvom bolnikov. (Gupta, Vijay Kumar idr.)
Operacija se izvaja s pristopom po zadnji srednji liniji z delitvijo flavumnega ligamenta. Prizadeti živčni koren se identificira in izbočen obroč odreže, da se sprosti. Nato je treba opraviti popoln nevrološki pregled in bolniki so običajno sposobni oditi domov 1 � 5 dni kasneje. Kmalu je treba začeti z vajami za križ, ki jim sledi lahko delo in nato težje delo pri 2 in 12 tednih.
Ta postopek se lahko izvaja tako na eni ravni kot na več ravneh. Laminektomija mora biti čim krajša, da se izognemo nestabilnosti hrbtenice. Bolniki imajo po posegu izrazito olajšanje simptomov in zmanjšanje radikulopatije. Tveganja lahko vključujejo inkontinenco črevesja in mehurja, uhajanje cerebrospinalne tekočine, poškodbe živčnih korenin in okužbe.
Postopki vratne hrbtenice
Degenerativna bolezen medvretenčne ploščice materničnega vratu je indicirana za operacijo, kadar je neznosna bolečina povezana s progresivnimi motoričnimi in senzoričnimi primanjkljaji. Operacija ima več kot 90 % ugoden izid, če obstajajo radiografski dokazi o stiskanju živčnih korenin. Obstaja več možnosti, vključno s sprednjo cervikalno diskektomijo (ACD), ACD in fuzijo (ACDF), ACDF z notranjo fiksacijo in posteriorno foraminotomijo. ("Degenerativna bolezen diska: ozadje, anatomija, patofiziologija.")
Celična terapija
Presaditev matičnih celic se je pojavila kot nova terapija za degenerativno bolezen diska z obetavnimi rezultati. Ugotovljeno je bilo, da uvedba avtolognih hondrocitov zmanjša diskogeno bolečino v obdobju 2 let. Te terapije so trenutno v preskušanju na ljudeh. (Jeong, Je Hoon idr.)
Genska terapija
Trenutno se raziskuje genska transdukcija, da se ustavi degenerativni proces diska in celo sproži regeneracija diska. Za to je treba identificirati koristne gene, hkrati pa zmanjšati aktivnost genov, ki spodbujajo degeneracijo. Te nove možnosti zdravljenja dajejo upanje, da bo prihodnje zdravljenje usmerjeno v regeneracijo medvretenčnih ploščic. (Nishida, Kotaro, et al.)
Degenerativna bolezen diska je zdravstvena težava, za katero so značilne kronične bolečine v hrbtu zaradi poškodovane medvretenčne ploščice, na primer bolečine v križu v ledvenem delu hrbtenice ali bolečine v vratu v vratnem delu hrbtenice. Gre za okvaro medvretenčne ploščice hrbtenice. Pri degeneraciji diska se lahko pojavi več patoloških sprememb. V medvretenčni ploščici se lahko pojavijo tudi različne anatomske okvare. Bolečine v križu in vratu so glavni epidemiološki problemi, ki naj bi bili povezani z degenerativno boleznijo diska. Bolečine v hrbtu so drugi vodilni vzrok obiskov zdravnikov v Združenih državah. Ocenjuje se, da približno 80 % odraslih v ZDA vsaj enkrat v življenju trpi zaradi bolečin v križu. Zato je za obvladovanje tega pogostega stanja potrebno temeljito razumevanje degenerativne bolezni diska. – Dr. Alex Jimenez DC, CCST Insight
Obseg naših informacij je omejen na kiropraktiko, mišično-skeletna zdravila, fizikalna zdravila, wellness in občutljiva zdravstvena vprašanja in / ali članke o funkcionalni medicini, teme in razprave. Za zdravljenje in podporo oskrbi poškodb ali motenj mišično-skeletnega sistema uporabljamo funkcionalne protokole zdravja in dobrega počutja. Naše objave, teme, predmeti in vpogledi zajemajo klinične zadeve, vprašanja in teme, ki se neposredno ali posredno nanašajo in podpirajo naše klinično področje prakse. * Naš urad je razumno poskušal podpreti navedbe in opredelil ustrezno raziskovalno študijo ali študije, ki podpirajo naše objave. Na zahtevo odboru in javnosti omogočimo tudi dostop do kopij podpornih raziskovalnih študij. Zavedamo se, da pokrivamo zadeve, ki zahtevajo dodatno razlago, kako lahko pomaga pri določenem načrtu oskrbe ali protokolu zdravljenja; zato za nadaljnjo razpravo o zgornji temi vas prosimo, da vprašate dr. Alexa Jimeneza ali nas kontaktirate na 915-850-0900. Ponudnik (-i) z licenco v Teksasu * in Novi Mehiki *
Alex Jimenez DC, CCST
Reference
- �Degenerativna bolezen diska.� Zdravje hrbtenice, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modic, Michael T. in Jeffrey S. Ross. �Lumbar Degenerative Disk Disease.� Radiology, letnik 245, št. 1, 2007, str. 43-61. Radiološko združenje Severne Amerike (RSNA), doi:10.1148/radiol.2451051706.
- Degenerativna bolezen diska: ozadje, anatomija, patofiziologija. Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi idr. �Lumbarna degenerativna bolezen diska: trenutni in prihodnji koncepti diagnoze in upravljanja.� Napredek v ortopediji, letnik 2012, 2012, str. 1-7. Hindawi Limited, doi: 10.1155/2012/970752.
- Choi, Yong-Soo. �Pathophysiology of Degenerative Disc Disease.� Asian Spine Journal, letnik 3, št. 1, 2009, str. 39. Korean Society of Spine Surgery (KAMJE), doi:10.4184/asj.2009.3.1.39.
- Wheater, Paul R et al. Wheaterjeva funkcionalna histologija. 5. izd., [New Delhi], Churchill Livingstone, 2007,.
- Palmgren, Tove et al. �Immunohistochemical Study of Nerve Structures In The Anulus Fibrosus Of Human Normal Medvertebral Discs.� Hrbtenica, letnik 24, št. 20, 1999, str. 2075. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. �Inervacija vratnih medvretenčnih diskov.� Hrbtenica, letnik 13, št. 1, 1988, str. 2-8. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-198801000-00002.
- �Medvretenčna ploščica � Hrbtenica � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- Suthar, Pokhraj. �MRI ocena degenerativne bolezni ledvenega diska.� ČASOPIS ZA KLINIČNE IN DIAGNOSTIČNE RAZISKAVE, 2015, JCDR Research And Publications, doi:10.7860/jcdr/2015/11927.5761.
- Buckwalter, Joseph A. �Aging And Degeneration Of The Human Intervertebral Disc.� Hrbtenica, letnik 20, št. 11, 1995, str. 1307-1314. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199506000-00022.
- Roberts, S. et al. �Senescence In Human Intervertebral Discs.� European Spine Journal, letnik 15, št. S3, 2006, str. 312-316. Springer Nature, doi: 10.1007/s00586-006-0126-8.
- Boyd, Lawrence M. et al. �Zgodnja degeneracija medvretenčnega diska in končne plošče vretenc pri miših s pomanjkanjem kolagena tipa IX.� Arthritis & Rheumatism, letnik 58, št. 1, 2007, str. 164-171. Wiley-Blackwell, doi: 10.1002/art.23231.
- Williams, FMK in PN Sambrook. �Bolečine v vratu in hrbtu ter degeneracija medvretenčnega diska: vloga poklicnih dejavnikov.� Najboljša praksa in raziskave Klinična revmatologija, letnik 25, št. 1, 2011, str. 69-79. Elsevier BV, doi:10.1016/j.berh.2011.01.007.
- Batti�, Michele C. �Lumbar Disc Degeneration: Epidemiology And Genetics.� The Journal of Bone And Joint Surgery (American), letnik 88, št. supl_2, 2006, str. 3. Ovid Technologies (Wolters Kluwer Health), doi:10.2106/jbjs.e.01313.
- BATTI, MICHELE C. et al. �1991 Volvo Award In Clinical Sciences.� Hrbtenica, letnik 16, št. 9, 1991, str. 1015-1021. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199109000-00001.
- Kauppila, LI �Ateroskleroza in degeneracija diska/bolečina v križu � Sistematični pregled.� Journal of Vascular Surgery, letnik 49, št. 6, 2009, str. 1629. Elsevier BV, doi:10.1016/j.jvs.2009.04.030.
- �Populacijska študija juvenilne degeneracije diska in njene povezave s prekomerno telesno težo in debelostjo, bolečinami v križu in zmanjšanim funkcionalnim statusom. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011;93(7):662�70.� The Spine Journal, letnik 11, št. 7, 2011, str. 677. Elsevier BV, doi:10.1016/j.spinee.2011.07.008.
- Gupta, Vijay Kumar et al. �Lumbar Degenerative Disc Disease: Clinical Presentation And Treatment Approaches.� IOSR Journal of Dental And Medical Sciences, letnik 15, št. 08. 2016, str. 12-23. IOSR Journals, doi:10.9790/0853-1508051223.
- Bhatnagar, Sushma in Maynak Gupta. �Na dokazih temelječe smernice klinične prakse za intervencijsko obvladovanje bolečine pri bolečini pri raku.� Indian Journal of Palliative Care, letnik 21, št. 2, 2015, str. 137. Medknow, doi: 10.4103/0973-1075.156466.
- KIRKALDY-WILLIS, WH et al. Patologija in patogeneza lumbalne spondiloze in stenoze. Hrbtenica, letnik 3, št. 4, 1978, str. 319-328. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-197812000-00004.
- KONTTINEN, YRJ� T. et al. �Nevroimunohistokemična analiza peridiskalnih nociceptivnih nevronskih elementov.� Hrbtenica, letnik 15, št. 5, 1990, str. 383-386. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199005000-00008.
- Brisby, Helena. Patologija in možni mehanizmi odziva živčnega sistema na degeneracijo diska. The Journal of Bone And Joint Surgery (American), letnik 88, št. supl_2, 2006, str. 68. Ovid Technologies (Wolters Kluwer Health), doi:10.2106/jbjs.e.01282.
- Jason M. Highsmith, dr.med. �Simptomi degenerativne bolezni diska | Bolečine v hrbtu, bolečine v nogah. Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Degenerativna bolezen diska � Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. �Degenerativna bolezen diska: ocena sprememb v kostnem mozgu vretenc z MR slikanjem... Radiologija, letnik 166, št. 1, 1988, str. 193-199. Radiological Society of North America (RSNA), doi:10.1148/radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. �Magnetnoresonančna klasifikacija degeneracije ledvenega medvretenčnega diska.� Hrbtenica, letnik 26, št. 17, 2001, str. 1873-1878. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-200109010-00011.
- Bartynski, Walter S. in A. Orlando Ortiz. �Intervencijska ocena ledvenega diska: provokacijska lumbalna diskografija in funkcionalna anestetična diskografija.� Tehnike v vaskularni in interventni radiologiji, letnik 12, št. 1, 2009, str. 33-43. Elsevier BV, doi:10.1053/j.tvir.2009.06.003.
- Narouze, Samer in Amaresh Vydyanathan. � Ultrazvočno vodena cervikalna transforaminalna injekcija in selektivni blok živčnih korenin.� Tehnike pri regionalni anesteziji in obvladovanju bolečine, letnik 13, št. 3, 2009, str. 137-141. Elsevier BV, doi:10.1053/j.trap.2009.06.016.
- �Journal Of Electromyography & Kinesiology Calendar.� Journal of Electromyography And Kinesiology, letnik 4, št. 2, 1994, str. 126. Elsevier BV, doi: 10.1016/1050-6411(94)90034-5.
- Hayden, Jill A. et al. �Sistematični pregled: strategije za uporabo vadbene terapije za izboljšanje rezultatov pri kronični bolečini v križu.� Annals of Internal Medicine, letnik 142, št. 9, 2005, str. 776. American College Of Physicians, doi:10.7326/0003-4819-142-9-200505030-00014.
- Johnson, Mark I. �Transkutana električna stimulacija živcev (TENS) in TENS-podobne naprave: Ali zagotavljajo lajšanje bolečin?.� Pain Reviews, letnik 8, št. 3-4, 2001, str. 121-158. Portico, doi:10.1191/0968130201pr182ra.
- Harte, A et al. �Učinkovitost lumbalne vleke pri obvladovanju bolečine v križu.� Fizioterapija, letnik 88, št. 7, 2002, str. 433-434. Elsevier BV, doi: 10.1016/s0031-9406(05)61278-3.
- Bronfort, Gert idr. �Učinkovitost manipulacije in mobilizacije hrbtenice pri bolečinah v križu in vratu: sistematičen pregled in najboljša sinteza dokazov.� The Spine Journal, letnik 4, št. 3, 2004, str. 335-356. Elsevier BV, doi:10.1016/j.spinee.2003.06.002.
- Furlan, Andrea D. et al. �Masaža proti bolečinam v križu: sistematičen pregled v okviru skupine Cochrane Collaboration Back Review Group.� Hrbtenica, letnik 27, št. 17, 2002, str. 1896-1910. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/00007632-200209010-00017.
- �Sistematični pregled: Zdravljenje z opioidi za kronično bolečino v hrbtu: razširjenost, učinkovitost in povezanost z odvisnostjo.� Clinical Governance: An International Journal, letnik 12, št. 4, 2007, Emerald, doi:10.1108/cgij.2007.24812dae.007.
- �S placebom kontrolirano preskušanje za vrednotenje učinkovitosti lajšanja bolečin z uporabo ketamina z epiduralnimi steroidi za kronično bolečino v križu.� International Journal of Science and Research (IJSR), letnik 5, št. 2, 2016, str. 546-548. International Journal of Science and Research, doi:10.21275/v5i2.nov161215.
- Wynne, Kelly A. �Facetne sklepne injekcije pri obvladovanju kronične bolečine v križu: pregled.� Recenzije bolečine, letnik 9, št. 2, 2002, str. 81-86. Portico, doi:10.1191/0968130202pr190ra.
- MAUGARS, Y. et al. �OCENA UČINKOVITOSTI INJEKCIJ SAKROILIAKALNIH KORTIKOSTEROIDOV PRI SPONDILARTROPATIJAH: DVOJNO SLEPA ŠTUDIJA.� Revmatologija, letnik 35, št. 8, 1996, str. 767-770. Oxford University Press (OUP), doi:10.1093/rheumatology/35.8.767.
- Rydevik, Bj�rn L. �Point Of View: Sedem- do 10-letni izid dekompresivne kirurgije za degenerativno ledveno spinalno stenozo.� Hrbtenica, letnik 21, št. 1, 1996, str. 98. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/00007632-199601010-00023.
- Jeong, Je Hoon idr. �Regeneracija medvretenčnih ploščic v modelu degeneracije diska podgan z implantiranimi stromalnimi celicami, ki izvirajo iz maščobnega tkiva.� Acta Neurochirurgica, letnik 152, št. 10, 2010, str. 1771-1777. Springer Nature, doi: 10.1007/s00701-010-0698-2.
- Nishida, Kotaro et al. �Pristop genske terapije za degeneracijo diska in povezane motnje hrbtenice.� European Spine Journal, letnik 17, št. S4, 2008, str. 459-466. Springer Nature, doi: 10.1007/s00586-008-0751-5.